Sudamina nei bambini: come riconoscerla e curarla efficacemente
Con l’arrivo della bella stagione, il caldo e i giochi all’aperto diventano protagonisti delle giornate dei più piccoli. Tuttavia, proprio il calore e l’aumento della sudorazione possono portare a un fastidioso disturbo della pelle noto come sudamina.
La sudamina è una condizione dermatologica comune, soprattutto nei bambini, che spesso genera preoccupazione nei genitori. Comprendere di cosa si tratta, come si manifesta e quali sono i rimedi più efficaci è fondamentale per affrontarla con serenità.
In questo articolo, risponderemo alle principali domande sulla sudamina, approfondendo le cause, i sintomi e le diverse forme di questa irritazione cutanea, offrendo una guida pratica e dettagliata per riconoscerla e curarla.
Indice
- cos’è la sudamina e da cosa è causata
- i sintomi della sudamina e i diversi tipi
- come capire se si tratta di sudamina
- quanti giorni dura la sudamina
- cosa fare in caso di sudamina
- rimedi: che tipo di creme usare
- rimedi naturali
- prevenzione della sudamina
- quando consultare un medico
- complicanze della sudamina: dall’anidrosi alle infezioni
Cos’è la sudamina e da cosa è causata
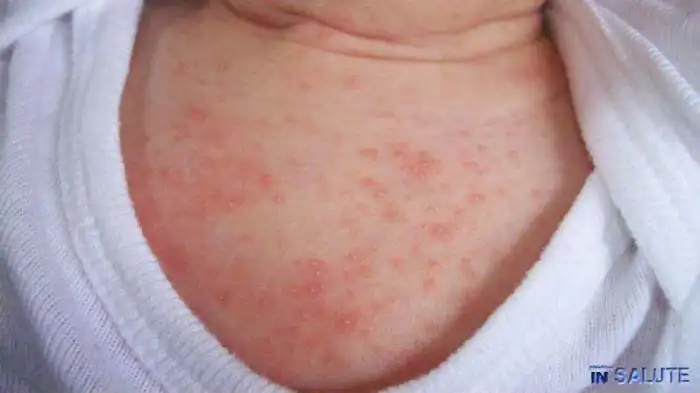
La sudamina, conosciuta anche come miliaria, è un’irritazione cutanea che si manifesta principalmente con la comparsa di piccoli puntini rossi o aree arrossate che spesso causano prurito. Alla base del disturbo vi è un’ostruzione delle ghiandole sudoripare che impedisce al sudore di fuoriuscire correttamente, causandone un accumulo sotto la pelle. Queste eruzioni cutanee tendono a formarsi in zone dove il ristagno trova terreno più fertile, come collo, inguine, ascelle, glutei e le aree soggette a sfregamento.
Questo problema è particolarmente frequente nei neonati e nei bambini durante i primi anni di vita, ma può interessare anche gli adulti. I più piccoli sono più vulnerabili a causa dell’immaturità delle loro ghiandole sudoripare, che possono ostruirsi facilmente.
Le cause principali includono:
- clima caldo e umido. Le temperature elevate e l’eccessiva sudorazione creano un ambiente favorevole al blocco dei pori;
- abbigliamento inadeguato. Tessuti sintetici o vestiti troppo aderenti possono ostacolare la traspirazione;
- attività fisica intensa. L'attività sportiva ad alta intensità, i lavori fisicamente impegnativi e, più in generale, qualsiasi sforzo fisico intenso portano a un'elevata sudorazione;
- igiene insufficiente o eccessiva. Un accumulo di sudore e sporco può ostruire i pori, mentre detergenti troppo aggressivi possono irritare la pelle;
- uso di farmaci che favoriscono la sudorazione;
- predisposizione del bambino a un’eccessiva sudorazione. In rari casi può essere riconducibile a una sindrome neurologica denominata “sindrome di Morvan”;
- pelle delicata. Nei neonati e nei bambini, la pelle è più sottile e le ghiandole sudoripare non sono ancora completamente sviluppate, rendendoli più vulnerabili.
I sintomi della sudamina e i diversi tipi
I sintomi della sudamina variano in base alla gravità e al tipo di miliaria. Identificare il tipo specifico aiuta a comprendere meglio la condizione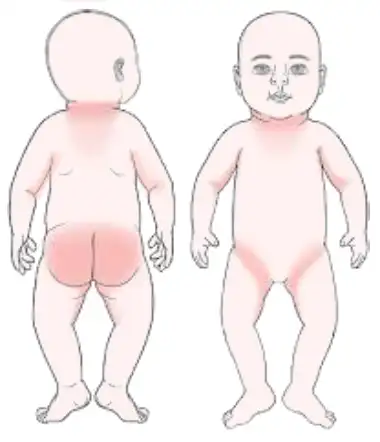 e a intervenire in modo mirato.
e a intervenire in modo mirato.
- Miliaria cristallina (trasparente)
- caratteristiche. È la forma più lieve di sudamina, caratterizzata dalla presenza di piccole bollicine trasparenti o biancastre piene di liquido sieroso limpido. Queste bolle tendono a rompersi facilmente e raramente provocano arrossamento o prurito;
- cause. Può essere congenita o presentarsi subito dopo la nascita. Spesso è dovuta a un lieve surriscaldamento o a un breve periodo di sudorazione intensa;
- localizzazione. Si manifesta prevalentemente su viso, collo e tronco;
- sintomi. Pelle leggermente umida al tatto, senza arrossamenti evidenti;
- Miliaria rubra (rossa)
- caratteristiche. È la forma più comune nei bambini. Si presenta con puntini rossi e talvolta piccole pustole infiammate. Questa forma può essere accompagnata da prurito e sensazione di bruciore. La cute appare arrossata e ruvida e sono coinvolti gli strati più profondi della pelle. Può comparire del pus all’interno delle vescicole che indica la presenza di un’infezione batterica. Colpisce adulti e bambini;
- cause. Prolungata esposizione al calore e sudorazione abbondante, spesso aggravata da abbigliamento poco traspirante;
- localizzazione. Colpisce principalmente collo, ascelle, e zona inguinale nei neonati e nei bambini, mentre negli adulti si presenta maggiormente dove c’è sfregamento dei vestiti sulla pelle come tronco, braccia e gambe;
- sintomi. Arrossamento evidente e una sensazione di fastidio localizzato;
- Miliaria profonda
- caratteristiche. È la forma più rara e grave. Le lesioni sono più profonde e appaiono come noduli cutanei di color carne, chiamati “papule”. Questo tipo di sudamina può interferire con il normale processo di sudorazione. Le papule sono di dimensioni maggiori e più compatte rispetto alle altre forme di sudamina e, spesso, si associano a bruciore e dolore;
- cause. Spesso collegata a episodi ricorrenti di sudamina rubra non trattata adeguatamente;
- localizzazione. Interessa aree più estese del corpo, come il torace e la schiena;
- sintomi. Riduzione della capacità di sudare, accompagnata da fastidio generalizzato.
Come capire se si tratta di sudamina
Riconoscere la sudamina richiede attenzione ai dettagli. Si presenta con piccole vescicole biancastre o leggermente arrossate che provocano molto prurito. 
Oltre all’osservazione delle caratteristiche delle lesioni, è utile considerare:
- contesto ambientale. Se i sintomi compaiono durante periodi caldi o in ambienti umidi, la sudamina è una possibilità concreta;
- età del bambino. I neonati e i bambini piccoli sono particolarmente predisposti;
- presenza di sudorazione. Episodi recenti di sudorazione intensa possono suggerire la sudamina.
Se i sintomi non migliorano o peggiorano nonostante le misure adottate, consultare un pediatra è sempre il consiglio migliore.
La sudamina colpisce prevalentemente le aree del corpo dove il sudore tende ad accumularsi e dove lo sfregamento con gli abiti è maggiore. Queste includono:
- collo;
- parte alta del torace;
- ascelle;
- pieghe della pelle;
- schiena;
- interno coscia;
- zona inguinale e glutei.
Nei neonati, le bollicine possono comparire anche sul viso e sul cuoio capelluto, soprattutto se vengono utilizzati prodotti occlusivi come creme troppo ricche.
Quanti giorni dura la sudamina
L'irritazione persiste fino a quando non vengono eliminati i fattori ambientali che l’hanno provocata. Con le giuste attenzioni, tende a risolversi nel giro di pochi giorni, spontaneamente o, nei casi più seri, con l’ausilio di una terapia farmacologica. La durata della sudamina, tuttavia, varia in base alla gravità e al tipo:
- la miliaria cristallina generalmente si risolve in 1-2 giorni con dei semplici accorgimenti;
- la miliaria rubra può durare fino a una o due settimane in base al livello di gravità. Per ridurre l’infiammazione è necessario curarla con corticosteroidi sotto forma di crema;
- la miliaria profonda richiede più tempo ed è consigliato l’intervento del pediatra.
Cosa fare in caso di sudamina
Fortunatamente, la sudamina tende a risolversi da sola con alcuni semplici accorgimenti:
- rinfrescare la pelle riducendo l’esposizione al calore e facendo bagni tiepidi con aggiunta di amido di riso noto per le sue proprietà rinfrescanti e assorbenti. Attenzione a non strofinare la pelle del bimbo con gli asciugamani. Meglio tamponarla delicatamente;
- scegliere abbigliamento adeguato optando per abiti leggeri in tessuti naturali come il cotone e il lino. Inoltre, vestiti ampi e traspiranti permettono al sudore di evaporare più facilmente, evitando l’accumulo che causa l’irritazione;
- ridurre il calore mantenendo l’ambiente fresco con ventilatori o aria condizionata;
- se il bambino ha prurito, di sicuro proverà ad alleviarselo grattandosi, ragion per cui è buona abitudine tagliare le unghie corte, in modo che non si graffi. Quando il prurito diventa invalidante e compromette la tranquillità del bambino, si può somministrare estemporaneamente l’antistaminico ma sempre dopo aver consultato il pediatra. No al fai da te quando si tratta della salute dei bambini;
- evitare prodotti irritanti e preferire detergenti delicati e privi di profumi.
Per i neonati, le cure devono essere ancor più delicate. Oltre alle accortezze precedentemente esposte è bene:
- fare bagnetti frequenti. Preferire acqua tiepida, un detergente delicato a base di olio e asciugare tamponando;
- usare creme lenitive. Scegliere prodotti a base di ossido di zinco o con aloe vera;
- evitare prodotti in polvere e creme troppo dense che potrebbero causare una maggiore occlusione delle ghiandole sudoripare.
In base alla gravità della sudamina, i rimedi possono variare. Se le manifestazioni sono lievi, le indicazioni precedenti possono essere sufficienti, mentre nei casi più severi, potrebbe essere necessario consultare un medico, soprattutto se si sospetta un’infezione batterica, che richiederebbe una terapia farmacologica.
Rimedi: che tipo di creme usare
Quando la sudamina si manifesta in forme più severe o con rischio di complicanze, può essere necessario ricorrere a farmaci topici specifici. Tra i trattamenti più utilizzati troviamo:
- lozioni a base di calamina, ideali per alleviare il prurito e lenire la pelle irritata;
- lanolina anidra (cera ricavata dal sebo che ricopre la lana delle pecore), utile per prevenire l’ostruzione dei dotti escretori delle ghiandole sudoripare e migliorare le eruzioni cutanee;
- corticosteroidi, riservati ai casi più gravi con papule e pustole, grazie alla loro potente azione antinfiammatoria.
I corticosteroidi sono farmaci molto efficaci, ma devono essere prescritti esclusivamente da un medico e utilizzati per periodi brevi. Un uso scorretto può portare a effetti collaterali significativi, tra cui ipertensione, aumento di peso, osteoporosi, glaucoma, diabete e debolezza muscolare.
In generale, le creme ideali per la sudamina devono essere:
- non occlusive, in modo da permettere alla pelle di respirare;
- lenitive e rinfrescanti, come quelle a base di calamina, calendula, aloe vera o camomilla;
- prive di agenti irritanti. Senza profumi, alcool o sostanze chimiche aggressive.
Rimedi naturali
Quando i sintomi sono lievi, possiamo adottare i vecchi rimedi della nonna. Tra i rimedi naturali più efficaci troviamo:
- amido di riso. Un classico rimedio per lenire l’irritazione;
- olio di cocco. Idrata e protegge grazie alle sue proprietà antibatteriche.
- infuso di camomilla. Applicato sulla pelle aiuta a calmare il rossore e il prurito.
Prevenzione della sudamina
La prevenzione è fondamentale per evitare la comparsa della sudamina. Gli accorgimenti da adottare, sostanzialmente, richiamano quelli precedentemente esposti per la cura:
- vestire i bambini con abiti leggeri, larghi e traspiranti in tessuto naturale (cotone, lino);
- mantenere l’ambiente fresco attraverso un climatizzatore o un sistema di ventilazione;
- evitare di coprirsi in modo eccessivo durante la notte;
- evitare creme e oli troppo occlusivi;
- cambiare frequentemente i pannolini e asciugare accuratamente la pelle dopo il bagnetto.
Quando consultare un medico
Nonostante sia generalmente innocua, è importante consultare un medico se:
- i sintomi non migliorano entro una settimana;
- sono presenti segni di infezione, come pus o febbre;
- il bambino mostra disagio significativo.
Complicanze della sudamina: dall’anidrosi alle infezioni
La sudamina può sembrare preoccupante, ma con le giuste precauzioni e cure, i sintomi si risolvono rapidamente. Mantenere la pelle fresca e asciutta è la chiave per prevenire e alleviare questa condizione.
In alcuni casi, purtroppo, la sudamina può evolvere in complicanze più serie, richiedendo un'attenzione medica specifica. Una delle problematiche più gravi è l’anidrosi, ossia l’incapacità di produrre o secernere sudore. Questa condizione compromette il normale meccanismo di termoregolazione del corpo, rendendo difficile mantenere una temperatura corporea stabile, soprattutto in ambienti caldi o durante attività fisiche.
Un altro rischio associato alla sudamina, in particolare nelle forme più severe come la miliaria rubra o quella profonda, è rappresentato dalle infezioni batteriche. Queste possono insorgere a causa delle alterazioni dello strato epidermico della pelle, rese più vulnerabili dall'infiammazione e dall'ostruzione dei dotti sudoripari. Quando i batteri penetrano nelle lesioni cutanee, possono aggravare il quadro clinico, causando ulteriori disagi e richiedendo trattamenti specifici (es. antibiotici).
La prevenzione e una gestione tempestiva sono essenziali per evitare che la sudamina evolva in queste complicanze. Adottare misure come mantenere la pelle fresca, indossare abiti traspiranti e trattare eventuali infezioni al primo segno di peggioramento è fondamentale per proteggere la salute cutanea e generale.
Per qualsiasi dubbio, il pediatra resta il riferimento principale per la salute del tuo bambino.


